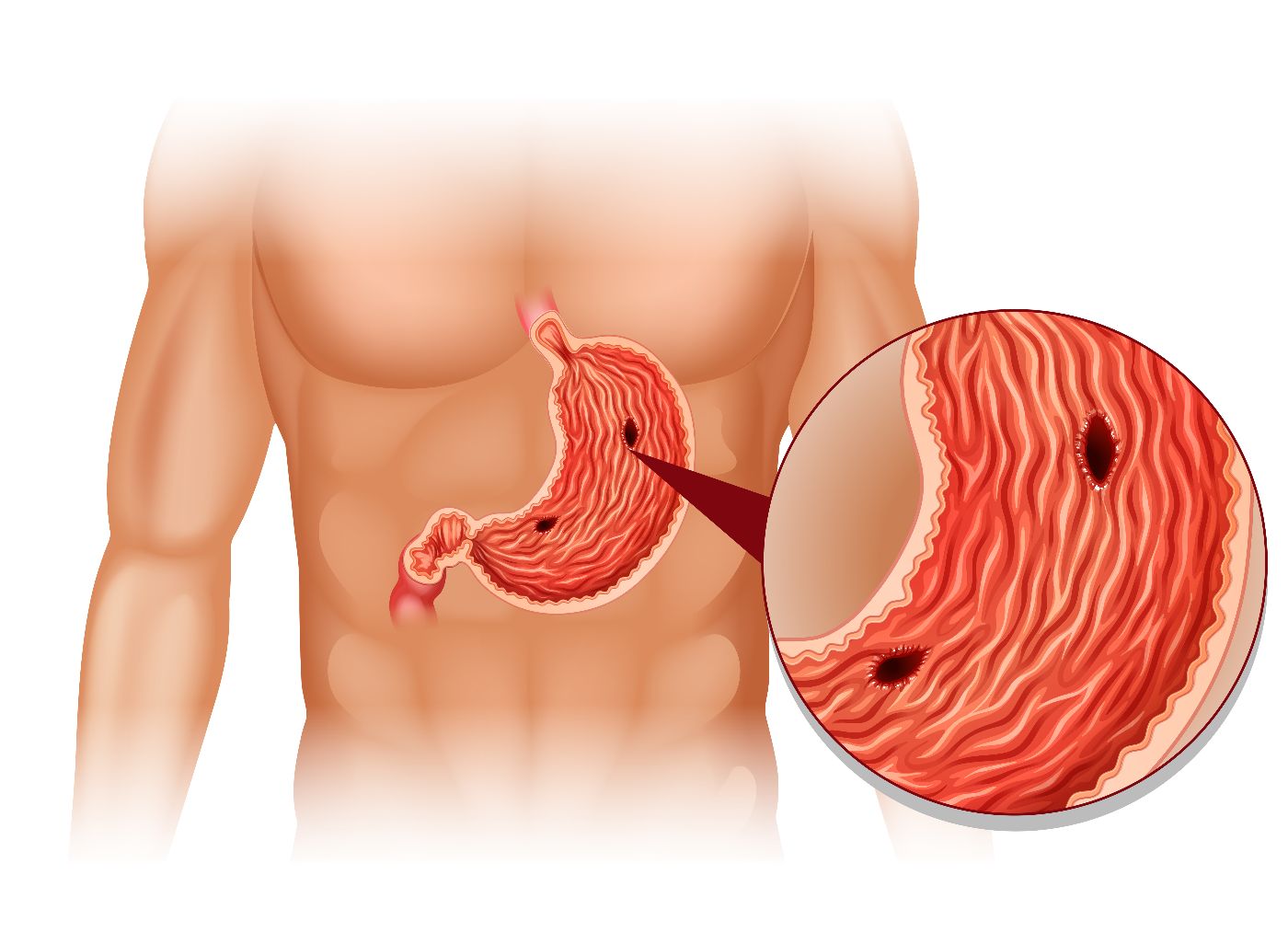
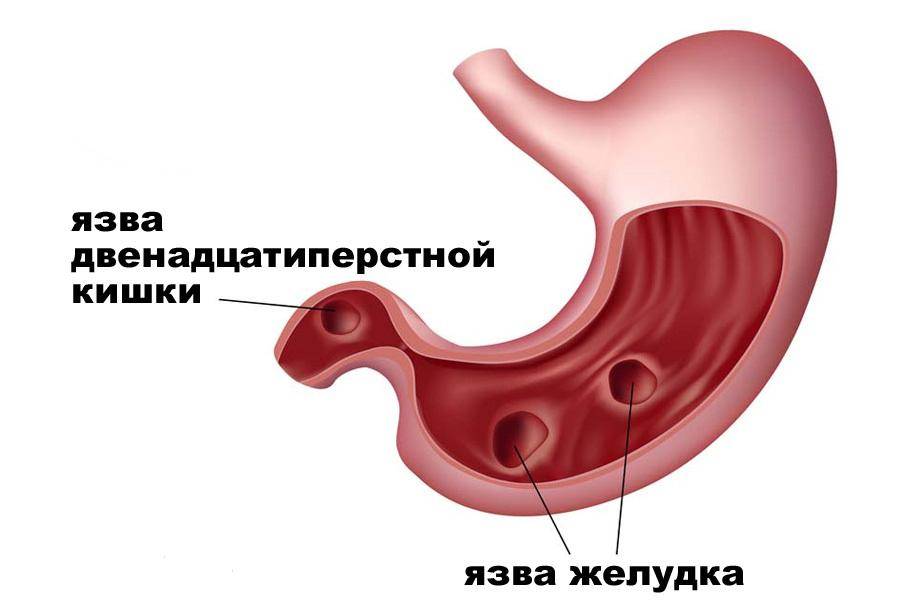
Около 80% язв двенадцатиперстной кишки и 60% язв желудка связаны с инфекцией Helicobacter pylori (хеликобактер пилори). H. Pylori-негативные язвы чаще всего бывают обусловлены приемом нестероидных противовоспалительных препаратов (НПВП) – анальгетиков с обезболивающим, жаропонижающим и противовоспалительным эффектом.
Ведущим симптомом обострения ЯБ являются боли в подложечной области, которые могут иррадиировать в левую половину грудной клетки и левую лопатку, грудной или поясничный отдел позвоночника.
Боли возникают как сразу после приема пищи, так и через полчаса-час после еды (в зависимости от локализации язвы). При язвах двенадцатиперстной кишки обычно наблюдаются поздние боли (через 2-3 часа после еды), «голодные» боли, возникающие натощак и проходящие после приема пищи.
При обострении ЯБ часто встречаются также отрыжка кислым, тошнота, запоры.
Типичными для ЯБ являются сезонные (весной и осенью) периоды усиления болей и диспепсических симптомов.
ОСЛОЖНЕНИЯ ЯЗВЕННОЙ БОЛЕЗНИ
Под влиянием неблагоприятных факторов – например, таких как физическое перенапряжение, прием НПВП и/или препаратов, снижающих свертываемость крови, злоупотребление алкоголем – возможно развитие осложнений. К ним относятся:
- кровотечение,
- перфорация язвы – язва насквозь повреждает стенку желудка или стенку начального отдела тонкого кишечника, образуя отверстие, ведущее в брюшную полость,
- пенетрация язвы – язва проникает за пределы стенок желудка или начального отдела тонкого кишечника в находящиеся вблизи другие органы или ткани, например, в печень или в поджелудочную железу,
- формирование рубцово-язвенного стеноза привратника – осложнение язвенной болезни желудка и двенадцатиперстной кишки, при котором в результате сужения просвета в этой области желудочно-кишечного тракта нарушается эвакуация содержимого из желудка, что приводит к нарушению питательного статуса пациента и возникновению тяжелых расстройств,
- малигнизация язвы – это перерождение нормальных или поврежденных тканей организма в злокачественную опухоль.
Язвенное кровотечение наблюдается у 15-20% пациентов с ЯБ, чаще при локализации язв в желудке. Факторами риска его возникновения служат прием ацетилсалициловой кислоты и НПВП, инфекция Н.pylori и размеры язв >1 cм.
Язвенное кровотечение проявляется рвотой содержимым типа «кофейной гущи» или черным дегтеобразным стулом. Иногда на первое место в клинической картине язвенного кровотечения выступают общие жалобы (слабость, потеря сознания, снижение артериального давления, тахикардия), тогда как изменение стула может появиться лишь спустя несколько часов.
Перфорация (прободение) язвы встречается у 5 - 15% пациентов с ЯБ, чаще у мужчин. К ее развитию предрасполагают физическое перенапряжение, прием алкоголя, переедание. Иногда перфорация возникает внезапно, на фоне бессимптомного («немого») течения ЯБ.
Перфорация язвы клинически манифестируется острейшими «кинжальными») болями в подложечной области, развитием коллаптоидного состояния – острой сосудистой недостаточности.
Под пенетрацией понимают проникновение язвы желудка или двенадцатиперстной кишки в окружающие ткани: поджелудочную железу, малый сальник, желчный пузырь и общий желчный проток. При пенетрации язвы возникают упорные боли, которые теряют прежнюю связь с приемом пищи.
ЛЕКАРСТВЕННЫЕ ЯЗВЫ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Среди лекарственных язв желудка и двенадцатиперстной кишки наибольшее значение имеют острые эрозивно-язвенные поражения, связанные с приемом НПВП.
Гастродуоденальные язвы возникают у 20 - 25% пациентов, длительно принимающих НПВП, эрозивные поражения - более чем у 50% пациентов. К факторам риска их развития относятся:
- пожилой возраст пациентов,
- наличие в анамнезе ЯБ,
- сопутствующие заболевания сердечно-сосудистой системы и печени,
- высокая доза НПВП, одновременный прием антикоагулянтов.
Гастродуоденальные язвы и эрозии, обусловленные приемом НПВП, также часто имеют множественный характер, нередко протекают малосимптомно и проявляются внезапными желудочно-кишечными кровотечениями.
ДИАГНОСТИКА И ЛЕЧЕНИЕ
Всем пациентам с подозрением на ЯБ, при отсутствии противопоказаний, с целью подтверждения диагноза рекомендуется проведение эзофагогастродуоденоскопии. Это способ, который позволяет специалистам проводить исследования пищевода, желудка и двенадцатиперстной кишки посредством гибкого эндоскопа небольшого размера, который вводится через ротовую полость.
Всем лицам с наличием инфекции H. pylori при отсутствии противопоказаний рекомендуется проведение эрадикационной терапии с целью профилактики ЯБ и ее обострений.
Лечение ЯБ должно быть комплексным и включать в себя не только назначение лекарственных препаратов, но и проведение широкого круга различных мероприятий:
- диетическое питание,
- прекращение курения и злоупотребления алкоголем,
- отказ от приема препаратов, обладающих ульцерогенным действием, – то есть повреждающих слизистую желудка,
- нормализация режима труда и отдыха,
- санаторно-курортное лечение.
Пациентам с неосложненным течением ЯБ проводится консервативное лечение.
ДИЕТИЧЕСКОЕ ПИТАНИЕ ПРИ ЯЗВЕННОЙ БОЛЕЗНИ
Основные принципы диетического питания пациентов с язвенной болезнью, выработанные много лет назад, сохраняют свою актуальность и в настоящее время:
- питание должно быть частым (5-6 раз в сутки), дробным и соответствовать правилу: «шесть маленьких приемов пищи лучше, чем три больших»,
- следует исключить очень горячую или очень холодную пищу, а также пищу, раздражающую слизистую оболочку желудка и возбуждающую секрецию соляной кислоты. Это крепкие мясные и рыбные бульоны, жареная и перченая пища, копчености и консервы, приправы и специи (лук, чеснок, перец, горчица), соления и маринады, газированные фруктовые воды, пиво, белое сухое вино, шампанское, кофе, цитрусовые,
- предпочтительна жидкая и кашицеобразная пища, протертые крупы, мясо, пропущенное через мясорубку.
Диспансерное наблюдение пациентов с ЯБ желудка и двенадцатиперстной кишки рекомендуется проводить ежегодно в течение 5 лет с момента последнего обострения.
Берегите себя, своих близких и будьте здоровы!